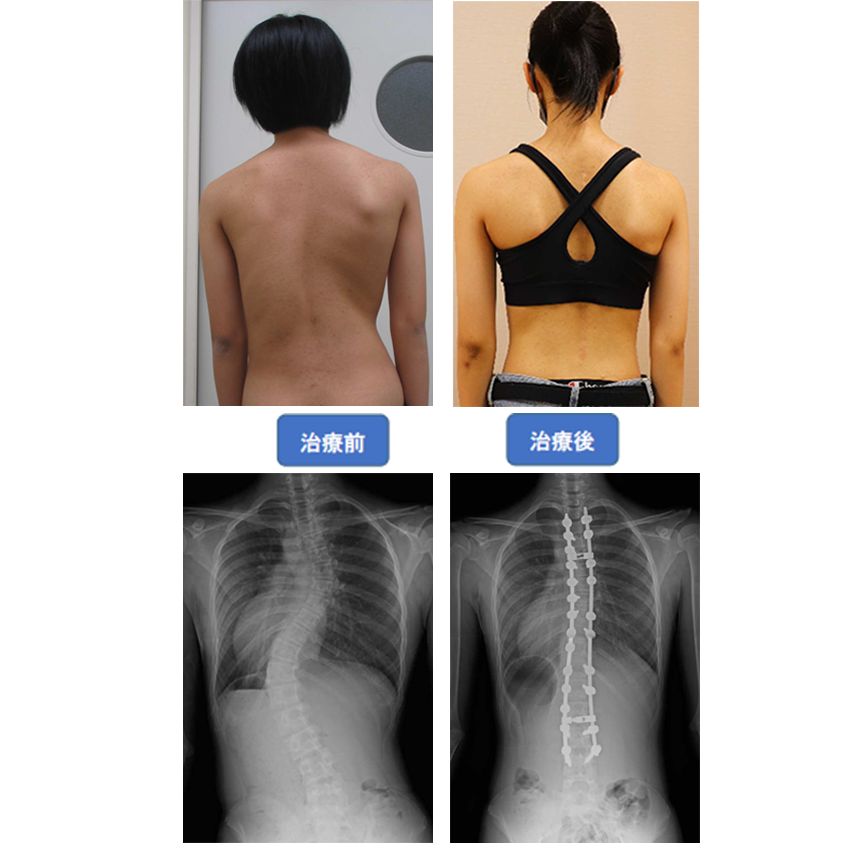
側弯症 概要・治療・手術について
ページ内目次
側弯症とは
側弯症とは何でしょうか?
背骨は、たくさんの背骨(脊椎)が積み合わさってできています。それぞれ首の部分を頸椎(7個)、胸の部分を胸椎(12個)、腰の部分を腰椎(5個)、お尻の部分を仙骨、尾骨といいます。
背骨を正面から見ると、背骨はまっすぐになっていますが、側弯症とは背骨がねじれを伴って横に曲がってしまう疾患です。
背骨を正面から見ると、背骨はまっすぐになっていますが、側弯症とは背骨がねじれを伴って横に曲がってしまう疾患です。
原因は何ですか?
側弯症は、①姿勢や左右の脚の長さの違い、腰痛などの原因で生じる「機能性側弯症」と、②それ以外の「構築性側弯症」に大別されます。「①機能性側弯症」は、背骨の曲がり方の程度は軽く、原因を取り除くことによって側弯は消失します。
一般的に、「側弯症」というと②の「構築性側弯症」を指します。「構築性側弯症」は、原因が特定されていない「特発性側弯症」と、他の疾患に伴う側弯症(先まれつきの側弯症、神経や筋肉の病気に伴う側弯症)に大別され、「側弯症」の80%は、「特発性側弯症」に分類されます(中でも「思春期側弯症」の事が多い)。最近では、遺伝子に関する研究が盛んに進められてきていますが、未だ治療に直結するような原因は特定されていません。
一般的に、「側弯症」というと②の「構築性側弯症」を指します。「構築性側弯症」は、原因が特定されていない「特発性側弯症」と、他の疾患に伴う側弯症(先まれつきの側弯症、神経や筋肉の病気に伴う側弯症)に大別され、「側弯症」の80%は、「特発性側弯症」に分類されます(中でも「思春期側弯症」の事が多い)。最近では、遺伝子に関する研究が盛んに進められてきていますが、未だ治療に直結するような原因は特定されていません。
脚長不等(左右の脚の長さの違い)による機能性側弯症。足底板で左右の脚の長さを整えると側弯は消失する。
「側弯症」の人はどれ位いるのですか?
100人いれば2〜3人は側弯症の方がいるといわれています。しかし、実際に治療の介入が必要な方は限られています。成人した後に職場健診などでレントゲンを撮影し、偶然指摘されるという事も少なくありません。
診断はどのようになされるのですか?
側弯症の診断は、医療機関を受診し、レントゲン検査を行ってもらう必要があります。医療機関を受診した方がよいかどうかを判断するのが、健診です(「スクリーニング検査」といいます)。
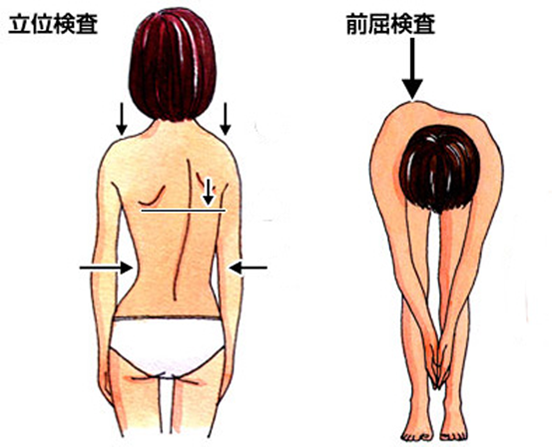
学校検診では、まず後ろ向きに気をつけの姿勢でまっすぐ立ってもらい、肩の高さ、肩甲骨(背中の出っ張りのある骨)、ウエストラインに左右差があるかどうか確認します(立位検査といいます)。その後、まっすぐ前かがみになってもらい、背中の高さが左右対称となっているか確認します(前屈検査といいます)。左右、非対称となっている場合には「側弯症の疑い」として、お医者さん(整形外科)への受診を指示されます。
学校検診では、まず後ろ向きに気をつけの姿勢でまっすぐ立ってもらい、肩の高さ、肩甲骨(背中の出っ張りのある骨)、ウエストラインに左右差があるかどうか確認します(立位検査といいます)。その後、まっすぐ前かがみになってもらい、背中の高さが左右対称となっているか確認します(前屈検査といいます)。左右、非対称となっている場合には「側弯症の疑い」として、お医者さん(整形外科)への受診を指示されます。
学校検診でチェックするポイント
- 肩の高さの違い
- 肩甲骨の高さの違い
- ウエストラインの左右差
- 前屈時の肋骨隆起の左右差
側弯症の診断と自然経過
側弯の診断とコブ角
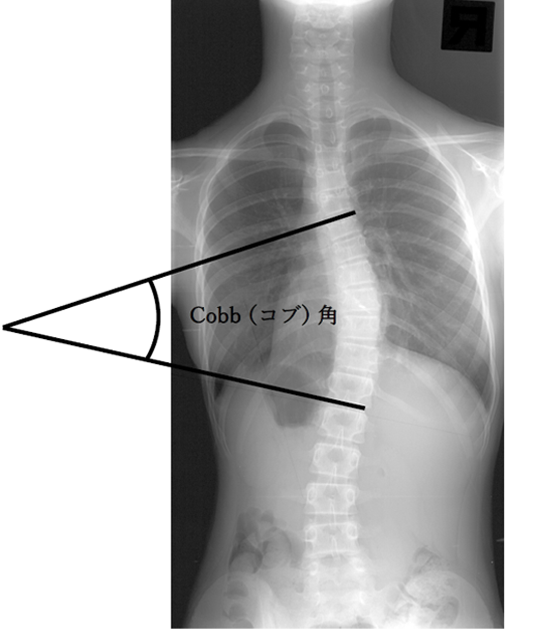
側弯症は、レントゲン検査によって診断され、背骨の弯曲の程度は図のように、「コブ角」という指標で表されます。「コブ角」とは、脊柱の上下で最も曲がりの強い椎体から直線を伸ばし、その 2本の直線の交差する角度のことを示します。
この「コブ角」が 10°以上の場合、「側弯症」と診断されます。
この「コブ角」が 10°以上の場合、「側弯症」と診断されます。
思春期側弯症の自然経過
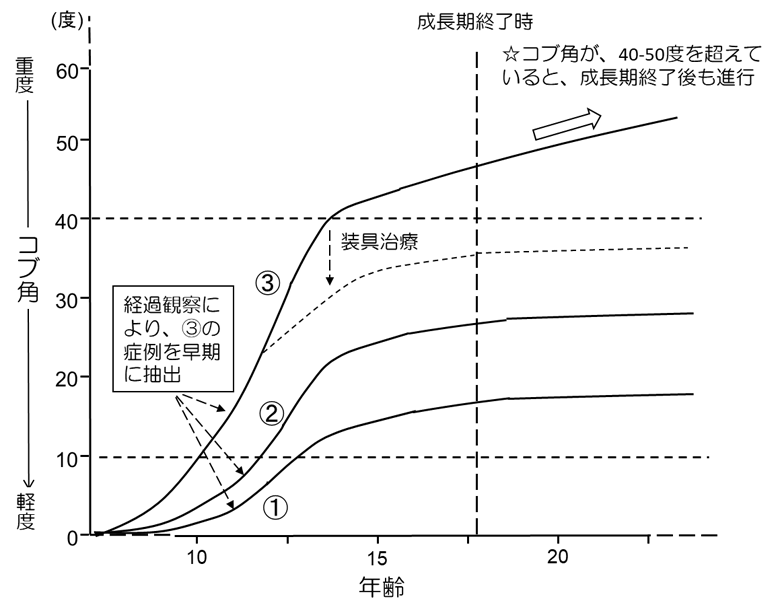
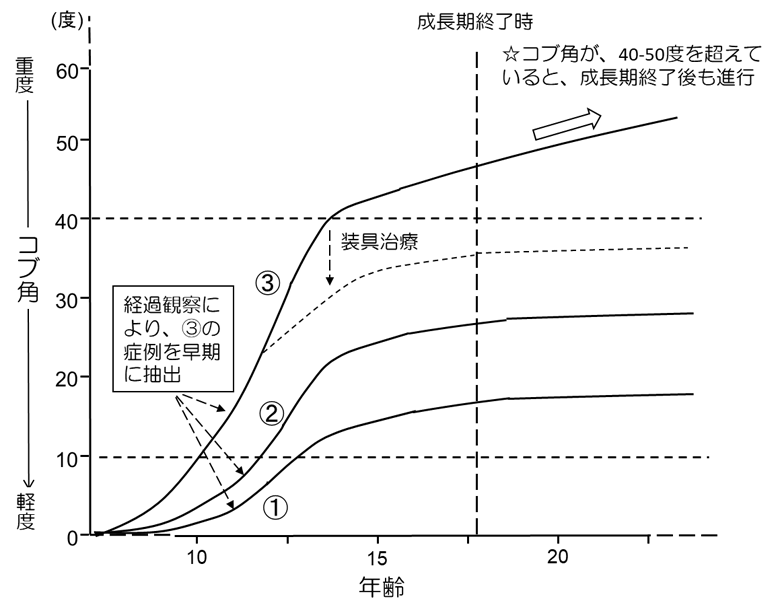
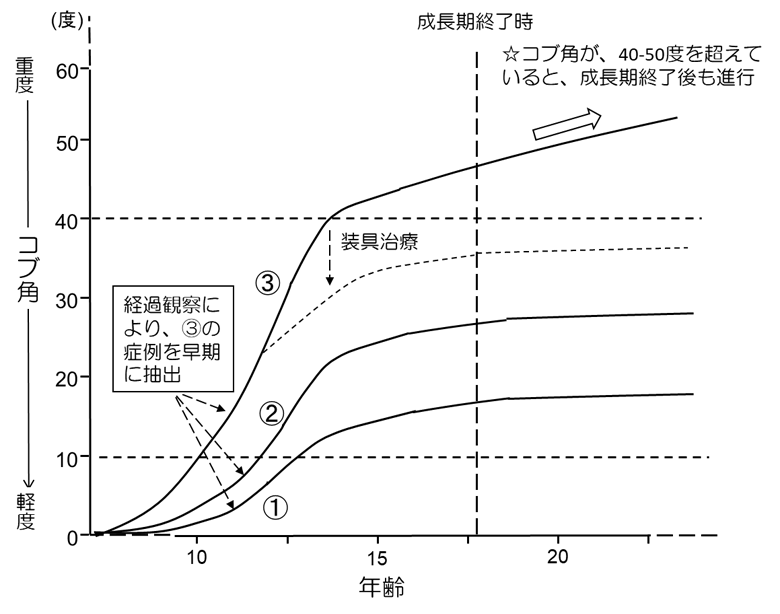
思春期側弯症は、その自然経過に関する多数の研究結果が報告されており、進行の可能性は、コブ角と年齢によってある程度予測することが可能になっています。表1は、側弯症が進行する患者さんの割合をコブ角と年齢から推定した結果です。これによると、10-12歳、13-15歳、16歳でコブ角が 19°未満であった場合に、側弯症が進行する確率は、それぞれ、25%、10%、0%であることを示しています。一方、40°以上であると、16歳でもその後進行する可能性が 70%であることが分かります(Lancet 2008; 371:1527-37)。
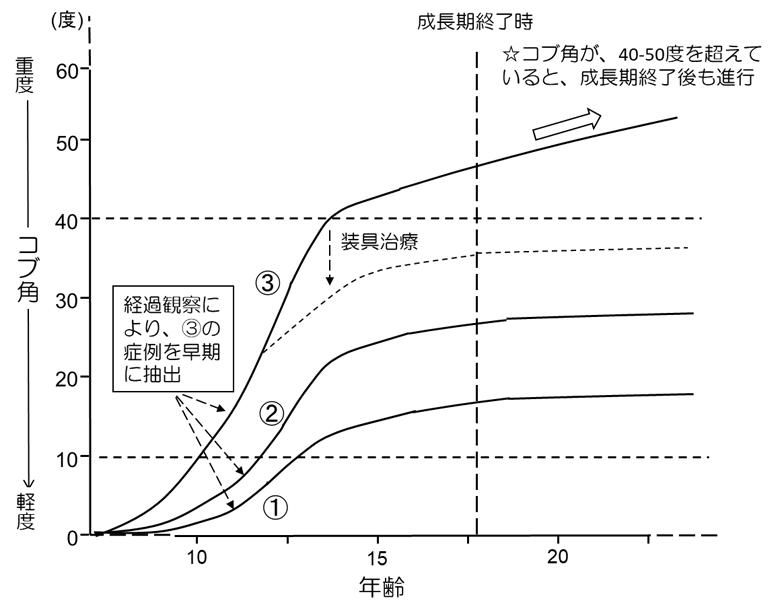
これらのデータから推定される思春期側弯症の自然経過は図の通りです。この図は、上下がコブ角(上に行けば行くほど進行している)、左右が年齢を表しています。思春期側弯症患者さんは、図中①のようにほとんど進行しない方(側弯症と気付かれないことも多い)や、②のように進行するが特別な治療を必要とせず成長期を終えられる方が多い一方、③のように進行してしまう方もおられます。現時点で、診断時にその患者さんの経過が①、②であるのか、もしくは治療介入を要する3であるのかを区別する方法はありません。このため「経過観察」し、進行の程度を見ていく必要があるわけです。
思春期側弯症は、①や②のように、成長期を過ぎ身長の伸びが緩やかになると共に、進行の勢いもなくなることが一般的です。目安として、胸椎カーブが 40°、胸腰椎もしくは腰椎カーブが 30~35°になる前に成長期を終えることができれば、その後に進行することは少ないとされます。しかし、成長期が終わる段階で、コブ角が 40°以上になるまで進行してしまうと、成人以降も緩徐に進行する可能性が報告されています(図中☆)。このため、③の経過をたどる方は、側弯症の進行を少しでも遅らせるような治療を行うことで、成長期終了時にコブ角が 40°まで到達しないようにすることが目標になります。
これらのデータから推定される思春期側弯症の自然経過は図の通りです。この図は、上下がコブ角(上に行けば行くほど進行している)、左右が年齢を表しています。思春期側弯症患者さんは、図中①のようにほとんど進行しない方(側弯症と気付かれないことも多い)や、②のように進行するが特別な治療を必要とせず成長期を終えられる方が多い一方、③のように進行してしまう方もおられます。現時点で、診断時にその患者さんの経過が①、②であるのか、もしくは治療介入を要する3であるのかを区別する方法はありません。このため「経過観察」し、進行の程度を見ていく必要があるわけです。
思春期側弯症は、①や②のように、成長期を過ぎ身長の伸びが緩やかになると共に、進行の勢いもなくなることが一般的です。目安として、胸椎カーブが 40°、胸腰椎もしくは腰椎カーブが 30~35°になる前に成長期を終えることができれば、その後に進行することは少ないとされます。しかし、成長期が終わる段階で、コブ角が 40°以上になるまで進行してしまうと、成人以降も緩徐に進行する可能性が報告されています(図中☆)。このため、③の経過をたどる方は、側弯症の進行を少しでも遅らせるような治療を行うことで、成長期終了時にコブ角が 40°まで到達しないようにすることが目標になります。
リッサーサイン(Risser sign)とは?
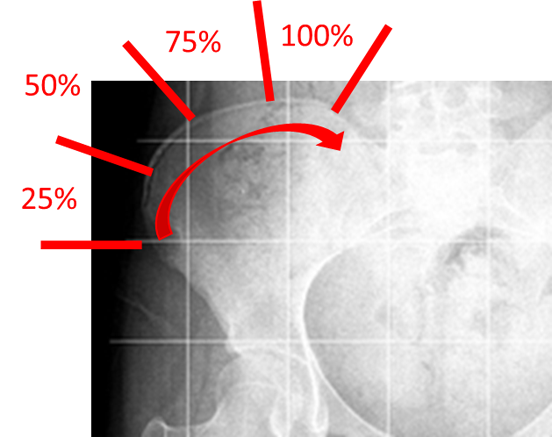
実際の診療現場では、コブ角だけでなく、骨盤の腸骨という部分の骨(お尻の部分)を見て、リッサーサインという指標を評価し、背骨の成長程度を把握しています。リッサーサインは、腸骨の上の外側から内側へ骨の成熟(骨化)が進んでいく過程をみたもので、グレート0(骨化がみられない)、グレード1(骨化が 25%)、グレード2(50%)、グレード3(75%)、グレード4(100%だが骨盤との融合なし)、グレード5(骨盤部の融合)の6つに分類されます。
身長がまだまだ伸びるのか、装具治療や手術療法などの治療が必要か否か、等は、実年齢だけでなく、リッサーサインを含めた情報から総合的に判断されます。
身長がまだまだ伸びるのか、装具治療や手術療法などの治療が必要か否か、等は、実年齢だけでなく、リッサーサインを含めた情報から総合的に判断されます。
思春期側弯症の医師と患者さんの間のギャップ
一般的に側弯症の治療は「経過観察」、「装具治療」、「手術」のみ、と表現されることが多いと思われます。一方、患者さんにとってみると「経過観察」とは何もしないこと。なぜ装具が必要になるまで「放置するのか?」と疑問に思われ、この点が医師と患者さんの間に大きなギャップを生んでしまう原因となっています。
「放置」するなんて耐えられないと考える患者さんは、ネット上で「○○整体」、「○○カイロプラクティック」、「○○体操」などの情報を入手します。そして、恐る恐る先生に相談すると、「そんなものは全く意味がありません」と否定されてしまいます。強く否定されてしまうと怖くなり、それ以上何も聞けない状態になってしまいます。
「放置」するなんて耐えられないと考える患者さんは、ネット上で「○○整体」、「○○カイロプラクティック」、「○○体操」などの情報を入手します。そして、恐る恐る先生に相談すると、「そんなものは全く意味がありません」と否定されてしまいます。強く否定されてしまうと怖くなり、それ以上何も聞けない状態になってしまいます。

一方、整形外科医の立場に立ってみると、「治療効果が科学的に証明されていない治療」をあたかも効果があるように見せて、患者さんを誘導している。そんな状況だから、患者さんが迷ってしまうんだ、という気持ちになり、正義感に基づき、これらの治療を強く否定してしまいます。このような状況は、患者さんが先生にさらに聞きづらくなり、医師もこれらを否定するために多大な労力を要している、という悪循環を生み出してい
ます。これは医師と患者さん、その保護者の方々との意思疎通に問題があると思います。
側弯症を治療している整形外科医の立場からは、側弯を治すことを目的に通うことはあまり意味がないですが筋肉の凝りや腰痛を改善する目的で行くことは良いでしょう、とお伝えしています。これはのちに述べる、効果が科学的に証明されていないためであり今後変わる可能性がある(もし装具や手術以外の効果ある治療法があるなら是非、行いたいと思っています。)ということです。
ます。これは医師と患者さん、その保護者の方々との意思疎通に問題があると思います。
側弯症を治療している整形外科医の立場からは、側弯を治すことを目的に通うことはあまり意味がないですが筋肉の凝りや腰痛を改善する目的で行くことは良いでしょう、とお伝えしています。これはのちに述べる、効果が科学的に証明されていないためであり今後変わる可能性がある(もし装具や手術以外の効果ある治療法があるなら是非、行いたいと思っています。)ということです。
「経過観察」=「放置」と誤解しないで頂くために。
「伝え方」の問題を一つ一つ解決するため、最初に、「経過観察=放置」という誤解を少しでも解いておきたいと思います。
側弯症の治療は、「経過観察」、「装具治療」、「手術」と横並びに説明を受けることが多いです。しかし、「経過観察って治療なの?」と疑問を抱かれるお気持ちはとてもよくわかります。この疑問は正しく、「経過観察」とは、厳密にいえば「治療」ではなく、「治療が必要か否かの予測」をしていると思って頂ければと思います。
先程、思春期側弯症は、多くの方が①や②のように特別な治療を必要としませんが、一部で③のように進行する方もおられるというお話をしました。しかし現状で、目の前の患者さんが①であるのか③であるのか判別する手法はありません。このため経過観察し、もし③の経過であるならば、適切な時期に装具治療の開始を検討するわけです。
側弯症の治療は、「経過観察」、「装具治療」、「手術」と横並びに説明を受けることが多いです。しかし、「経過観察って治療なの?」と疑問を抱かれるお気持ちはとてもよくわかります。この疑問は正しく、「経過観察」とは、厳密にいえば「治療」ではなく、「治療が必要か否かの予測」をしていると思って頂ければと思います。
先程、思春期側弯症は、多くの方が①や②のように特別な治療を必要としませんが、一部で③のように進行する方もおられるというお話をしました。しかし現状で、目の前の患者さんが①であるのか③であるのか判別する手法はありません。このため経過観察し、もし③の経過であるならば、適切な時期に装具治療の開始を検討するわけです。
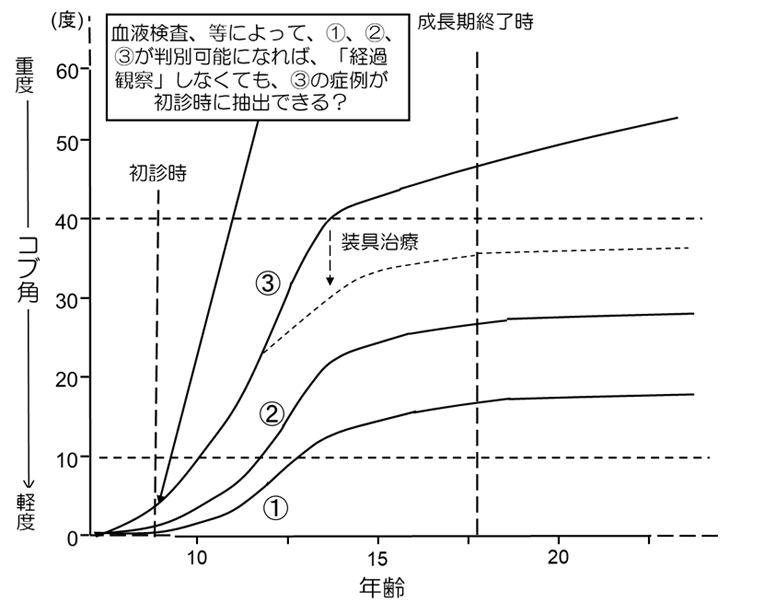
③の方にとってみると「放置している」と感じられるお気持ちはよくわかります。今後、研究が進歩し、初回の診察時に「血液検査でこの値が上がっているから、あなたは③ですよ」なんて事が分かる時代が来れば、「経過観察」などせずに、診断時から装具治療を検討するといった時代が来るかもしれません 。しかし、そのような鑑別手法が確立していない現在においては、患者さんを「経過観察」し、この人は①だから大丈夫そうだな、とか、③なので装具が必要になるな、という事を判別していくしか方法がないのだと思います。
それでは、側弯症の治療目標は何ですか?
前項でお話した通り、思春期側弯症は原則的に、成長期が終わる段階でコブ角が40°以下であれば成長期終了時以降、進行しませんが、それ以上であると成長期終了後も進行してしまうというお話をしました。このような背景から、側弯症の治療目標は、1成長期を終える時点のコブ角が40°に達しないようにすること、240°を超え、手術が必要と判断された場合には、さらに進行しすぎてしまう前の適切なタイミングで手術を受けて頂くこと、になります。
これは、コブ角が70〜90°を超える程度まで側弯症が進行してしまうと手術に伴う合併症のリスクが高くなってしまうこと、が臨床研究で確認されているためです(Spine2014; 39: 1471-8, Spine. 2008; 33: 519-26)。
これは、コブ角が70〜90°を超える程度まで側弯症が進行してしまうと手術に伴う合併症のリスクが高くなってしまうこと、が臨床研究で確認されているためです(Spine2014; 39: 1471-8, Spine. 2008; 33: 519-26)。
側弯症ということで生活の制限は必要なのでしょうか?
生活を制限することによって、側弯症の進行が抑制されるといった研究結果はないため、日常生活を制限する必要はありません。側弯症と診断される前と同様の生活をして頂ければと思いますが、①か③かの判断する必要があるため、定期的な受診は忘れないようにしてください。
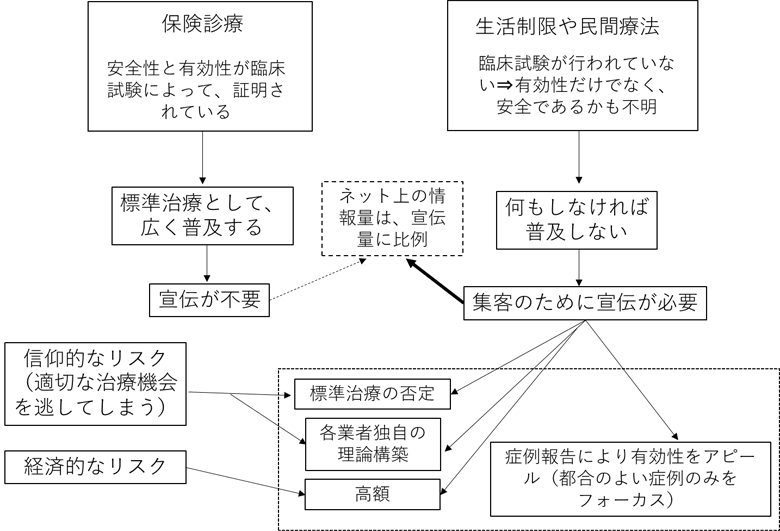
一方、「生活制限を行っても、側弯症の進行は抑制されない」といった研究成果もありません。このため、「放置されている」と感じられ患者さんが良かれと思って試みようとしている行動を全面的に否定する理由もありません。しかし、試みようと考えている「生活制限」には時に経済的なリスク(「費用がかかる」という意味です。)、信仰的なリスク(効果のあると考えられている装具や手術治療を否定してしまうリスクのことです)が含まれていることがあります。このため、多くの医療者はお勧めしないというのが実際です。(この状況は癌診療で顕著です。)
一方、「生活制限を行っても、側弯症の進行は抑制されない」といった研究成果もありません。このため、「放置されている」と感じられ患者さんが良かれと思って試みようとしている行動を全面的に否定する理由もありません。しかし、試みようと考えている「生活制限」には時に経済的なリスク(「費用がかかる」という意味です。)、信仰的なリスク(効果のあると考えられている装具や手術治療を否定してしまうリスクのことです)が含まれていることがあります。このため、多くの医療者はお勧めしないというのが実際です。(この状況は癌診療で顕著です。)
装具治療
装具治療とは?
前項でお話したように、側弯症の方の多くは、ほとんど進行せず、特別な治療を必要しません。しかし、③のように側弯症が進行してしまう方に対しては、進行を遅らせ、成長期を終える段階のコブ角を 40°以下に留められるよう、装具治療が適応になります。
実際の診療において、「進行を遅らす」という事象は「治す」とは異なるため、治療効果を実感することしづらく、側弯症が進行していなかったとしても、それが装具治療の効果であったのか、自然経過であったのか、判断しにくいことが多いです。
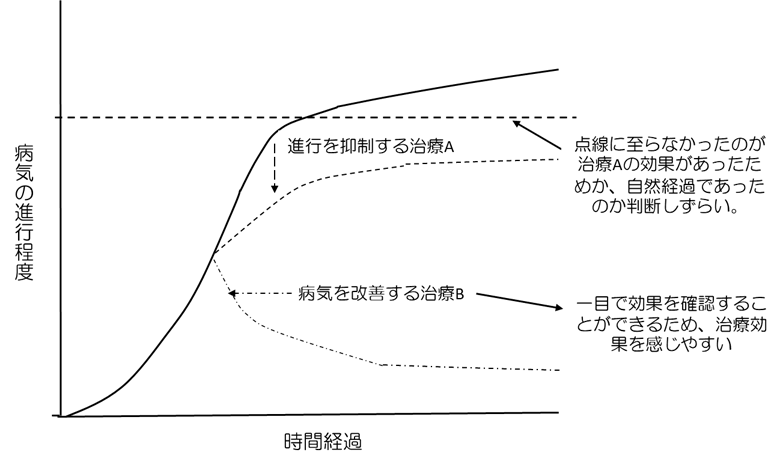
このため昔は、「装具治療は本当に意味がある治療法であるのか」、その効果に疑問を感じる方も多かった時代がありました。しかし、多くの質の高い臨床研究により、「装具治療は進行抑制に有用である」という結果が得られたことで、その有用性は疑いようのないものになりました(中でも、2013 年に報告された研究のインパクトが大きく、この後、大きく認識が変わりました [N Engl J Med 2013; 369: 1512-21])。
一方で「進行抑制だけでなく、改善効果もあるのか」という疑問については、現在まだ回答は得られていません。もちろん、「矯正・改善効果もある」といった結論を示すような、個々の患者さんの報告や少数例の研究は散見されます。しかし、その効果が多くの方にとっても有用であるのかは、質の高い臨床研究によって示されていないため、現時点で結論付けるのは困難と思われます。
一方で「進行抑制だけでなく、改善効果もあるのか」という疑問については、現在まだ回答は得られていません。もちろん、「矯正・改善効果もある」といった結論を示すような、個々の患者さんの報告や少数例の研究は散見されます。しかし、その効果が多くの方にとっても有用であるのかは、質の高い臨床研究によって示されていないため、現時点で結論付けるのは困難と思われます。
臨床研究とは?
前述の通り、装具治療の効果は実感しにくいことが多いため、「装具治療が進行抑制に効果があるか否か」は議論が続けられていた時代もありました。そこでその効果を明らかにするため、臨床研究が実施されてきました。
「装具が進行抑制に効果がある」と説明するためには、多くの患者さんを集めた後、「装具治療を行う患者さん集団①」と「装具治療を行わない患者さん集団②」に分け、ある一定期間観察した後、進行した患者さんの割合を比較する必要があります。
「装具が進行抑制に効果がある」と説明するためには、多くの患者さんを集めた後、「装具治療を行う患者さん集団①」と「装具治療を行わない患者さん集団②」に分け、ある一定期間観察した後、進行した患者さんの割合を比較する必要があります。
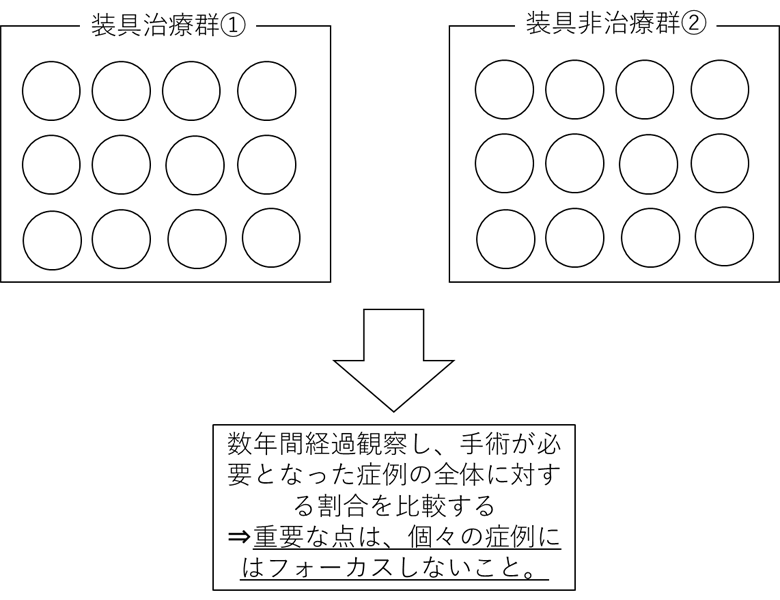
病気の進行スピードは、患者さん個々で異なります。このため、装具治療を行った患者さん集団①の中には病気の進行が早く治療効果が不十分だった人(A さんとします)もいれば、装具治療を行わなかった患者さん②の中には病気の進行自体がゆっくりで、何もせずとも進行しなかった人(Bさんとします)も含まれてきます。
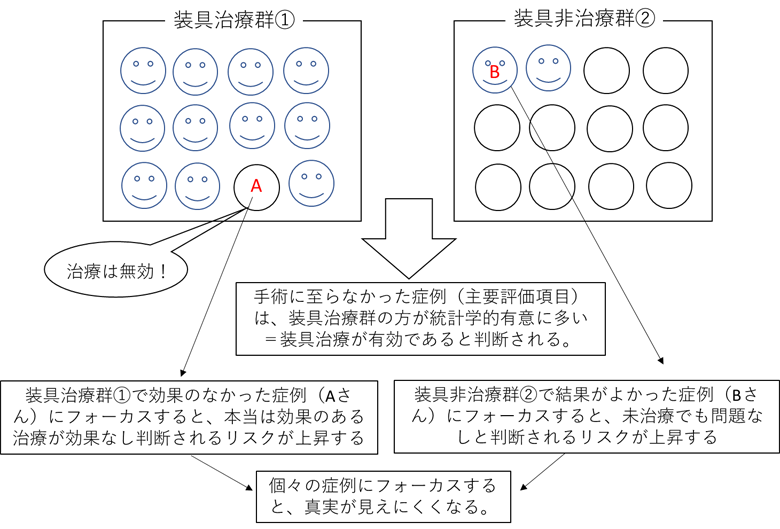
対象となる装具治療の効果があったとしても、個々の症例にフォーカスしてしまうと、誤った結論が導きだされてしまう可能性が高くなってしまいます。例えば、Aさんとすれば「治療効果はない」と考えるわけですから、Aさんをフォーカスしてしまうと、「実際には効果があるといわれる治療を効果がない」と結論づけてしまう確率が上昇します。
一方、Bさん個人をフォーカスすると「行わなくても問題ない」と結論付けられてしまいます。この場合、本当は治療効果がある治療を「効果がない」と結論付けられてしまう確率が上がってしまうわけです。すなわち、その治療が有効であるのか否かを判断する際には、個々の症例にフォーカスするのではなく、集団①と②のどちらが進行した患者さんの割合が少なかったか、という事実を比較する必要があるわけです。
一方、Bさん個人をフォーカスすると「行わなくても問題ない」と結論付けられてしまいます。この場合、本当は治療効果がある治療を「効果がない」と結論付けられてしまう確率が上がってしまうわけです。すなわち、その治療が有効であるのか否かを判断する際には、個々の症例にフォーカスするのではなく、集団①と②のどちらが進行した患者さんの割合が少なかったか、という事実を比較する必要があるわけです。
臨床研究の結果を理解するときに必要な事
その治療が有効であるか否かは、集団同士の比較である臨床研究の結果によって判断されます。しかし、いくつもの臨床研究が実施されていくと、「この治療は有効である」という結果と「この治療は有効でない」という結果が出てきます。この場合、その治療が本当に有用であるか否か、専門医の間でも意見が異なるといった事象が生まれます。
このような場合、第一にその研究がいつ報告されたのかを確認する必要があります。何十年も前に報告された研究であれば、その間に大きく医学や解析手法も進歩していることから、当然その結論に対しては疑問を持つ必要が出てきます。
次に、研究方法の内容、研究の質を確認します。例えば、対象となる患者さんが研究に参加していただく際に、治療介入を行う集団①と治療介入を行わない集団②のどちらの群に入って頂くかを誰が決めているかという情報を確認します。質の高い研究では、その決定を完全な第三者が(乱数表やクジなどを用いて)、行います(無作為化・無作為割付といいます)。一方、患者さんの診療に携わる方がその決定をしている場合、研
究の質は低くなってしまいます。
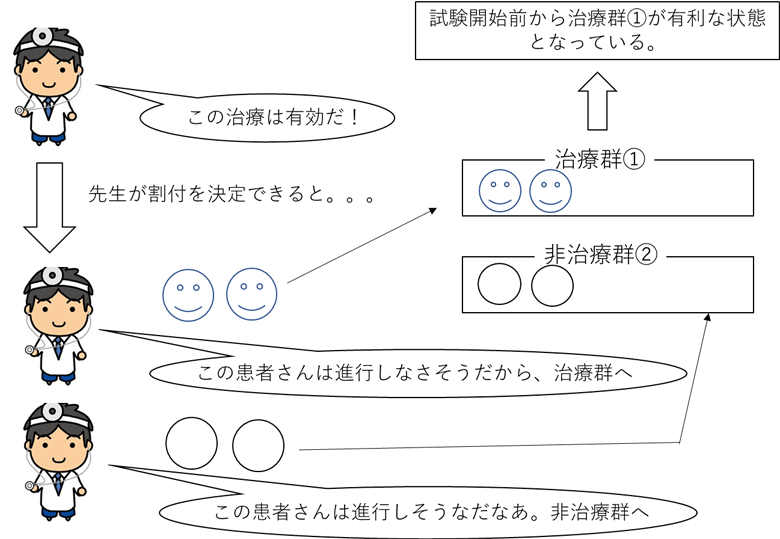
仮に、主治医の先生が患者さんを装具治療実施群①と行わない群②のどちらに入るか選べたとします。この場合、その先生が「装具治療は有効である」と考えていれば、進行がゆっくりそうだなと予測する方を装具治療群①に、装具治療を行わない集団②には進行が早そうだなと予測する患者さんを割り付けることが可能になってしまいます。
これとは逆に、「装具治療は意味がない」と言いたい場合には、集団①に進行が早そうと予想される患者さんを、集団②に進行が緩徐と予想される患者さんを入れる事が可能になるわけです。一人一人の先生にその気はなくても、無意識的にそのような事を行ってしまうというのが分かっています(バイアスといいます)。
よって、このような状況下では、せっかく時間やお金をかけて臨床研究を行っても、本当の治療効果が分からなくなってしまう確率が上がってしまいます。よって、対象がどのように割付けられたのか、方法の確認が重要になるのです。
このような場合、第一にその研究がいつ報告されたのかを確認する必要があります。何十年も前に報告された研究であれば、その間に大きく医学や解析手法も進歩していることから、当然その結論に対しては疑問を持つ必要が出てきます。
次に、研究方法の内容、研究の質を確認します。例えば、対象となる患者さんが研究に参加していただく際に、治療介入を行う集団①と治療介入を行わない集団②のどちらの群に入って頂くかを誰が決めているかという情報を確認します。質の高い研究では、その決定を完全な第三者が(乱数表やクジなどを用いて)、行います(無作為化・無作為割付といいます)。一方、患者さんの診療に携わる方がその決定をしている場合、研
究の質は低くなってしまいます。
仮に、主治医の先生が患者さんを装具治療実施群①と行わない群②のどちらに入るか選べたとします。この場合、その先生が「装具治療は有効である」と考えていれば、進行がゆっくりそうだなと予測する方を装具治療群①に、装具治療を行わない集団②には進行が早そうだなと予測する患者さんを割り付けることが可能になってしまいます。
これとは逆に、「装具治療は意味がない」と言いたい場合には、集団①に進行が早そうと予想される患者さんを、集団②に進行が緩徐と予想される患者さんを入れる事が可能になるわけです。一人一人の先生にその気はなくても、無意識的にそのような事を行ってしまうというのが分かっています(バイアスといいます)。
よって、このような状況下では、せっかく時間やお金をかけて臨床研究を行っても、本当の治療効果が分からなくなってしまう確率が上がってしまいます。よって、対象がどのように割付けられたのか、方法の確認が重要になるのです。
装具治療の臨床研究
側弯症に対する装具治療の有効性は、「装具治療を行った患者さん集団①」と「行わなかった集団②」を比べた際、集団①の方が、コブ角が進行した患者さんの割合が少なかったという研究結果が多数報告され、その効果が期待されるようになりました (EurJ Phys Rehabil Med. 2014; 50(5): 479-87; J Pediatr Orthop 2014; 34(6): 603-6; J BoneJoint Surg Am. 1995; 77 (6): 815-22)。
さらに、2013 年に 242 人の思春期側弯症患者さんを対象とした質の高い臨床研究が報告されたことで、「装具治療は進行抑制に有用である」という見解が統一されました(N Engl J Med 2013; 369: 1512-21)。この試験は、先程お話したような臨床研究で大事な点(大規模、無作為化、前向き試験、長期の効果見ている、等)を全て含んだ良質なデザインの試験であったためです。
さらに、2013 年に 242 人の思春期側弯症患者さんを対象とした質の高い臨床研究が報告されたことで、「装具治療は進行抑制に有用である」という見解が統一されました(N Engl J Med 2013; 369: 1512-21)。この試験は、先程お話したような臨床研究で大事な点(大規模、無作為化、前向き試験、長期の効果見ている、等)を全て含んだ良質なデザインの試験であったためです。

装具治療で大事な事は何でしょうか?
装具治療を行う上で重要な事は、「一定以上の時間、装具を装着すること」です。これは、先程の 242人の側弯症患者さんを対象とした大規模な研究で、装具治療された患者さん集団①の患者さんを装着時間が0〜6時間(①―A)、6〜12.9時間(①―B)、12.9〜17.6時間(①―C)、17.7時間以上(①―D)の4群に分け、進行した人の割合を算出した場合、0〜6時間の装具治療集団①―A は、装着しなかった患者さんの集団②と変わらなかったのに対し、12.9時間以上の集団(①―C と①―D)は顕著に進行抑制効果が見られていたためです。
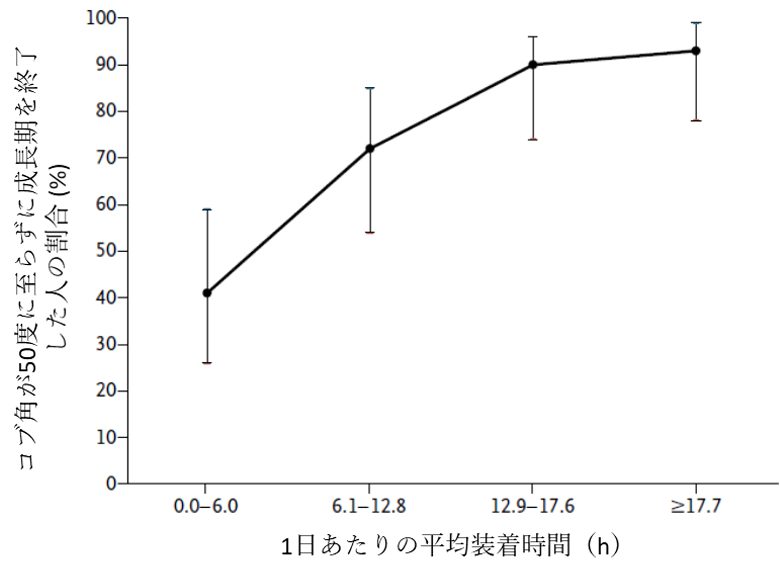
患者さんにとってみると、装具治療は効果を実感することが難しく、一日装着する事が難しかったり、どこかが当たって痛かったりと、先生に言いづらい事はあるかもしれません。しかし、先生が「最低でも半日以上」というようなお話をするのは、このような臨床研究の結果があるためです。
昔は、一つの装具をつらいのを我慢して使用する、という時代もありましたが最近では、装着しやすさが追求され、自身の生活スタイルに合わせた装具が開発されてきています。しかし、装具治療に伴う皮膚のトラブルや日常生活でのストレス、等問題は多くありますので、そのような細かい点を相談できるような先生を選択されることも大事です。
昔は、一つの装具をつらいのを我慢して使用する、という時代もありましたが最近では、装着しやすさが追求され、自身の生活スタイルに合わせた装具が開発されてきています。しかし、装具治療に伴う皮膚のトラブルや日常生活でのストレス、等問題は多くありますので、そのような細かい点を相談できるような先生を選択されることも大事です。
装具にはどのような種類がありますか?
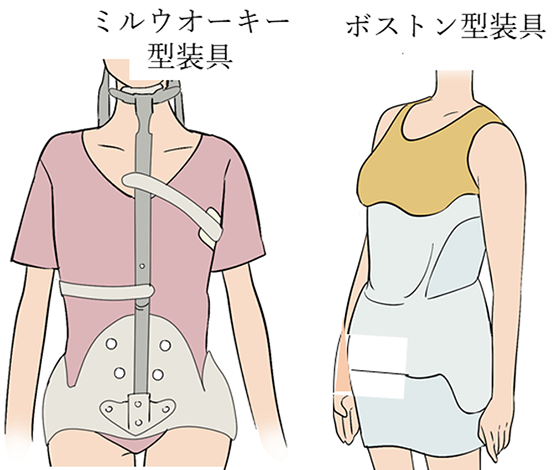
装具の歴史は古く、半世紀以上前にミルウオーキー型装具が開発されました。この装具は、体幹を腰周囲のガードルで固定し、そこから顎に向かって身体の前に1本、後ろに2本、金属棒を伸ばし、首の周りで固定される構造になっていました 。見た目の問題や装着のしづらさから、使用し続けてもらうことは難しいという問題がありました。
その後、胸椎の下の部分にカーブがある患者さんを対象に、金属を外したアンダーアーム型の装具が開発されました。アンダーアーム型装具は、開発された都市や病院施設の名称で呼ばれる事が多く、ボストン型、チャールストーン型、OMC型など様々な種類の装具が開発されました。
ボストン型装具は、数多い装具の中でも代表的であり、プラスティックのみで作成されているため、それまでの装具と比較して軽く、装着していても目立ちにくいという利点がありました。その有用性は、臨床研究でも報告されたことで今では一般的な装具となっています(Spine 1986; 11(8): 792-801)。
現在、日本で普及している「ボストン型」をはじめとする多くの装具も、1)体幹の周囲にまいた後、固定される部位が身体の前ないし後ろの一方であるため、成長や側彎の状態に合わせた細かい調整が難しい、2)ミルウオーキー型装具よりはよいかもしれないが、それでもなお重く、見た目の問題がある、等の課題がありました。一方、最近は、個々の患者さんの側彎や成長の状態に合わせて細かい調整が可能な装具が開発されてきています(Prosthet Orthot Int 2005; 29(1): 105-11)。
ボストン型装具は、数多い装具の中でも代表的であり、プラスティックのみで作成されているため、それまでの装具と比較して軽く、装着していても目立ちにくいという利点がありました。その有用性は、臨床研究でも報告されたことで今では一般的な装具となっています(Spine 1986; 11(8): 792-801)。
現在、日本で普及している「ボストン型」をはじめとする多くの装具も、1)体幹の周囲にまいた後、固定される部位が身体の前ないし後ろの一方であるため、成長や側彎の状態に合わせた細かい調整が難しい、2)ミルウオーキー型装具よりはよいかもしれないが、それでもなお重く、見た目の問題がある、等の課題がありました。一方、最近は、個々の患者さんの側彎や成長の状態に合わせて細かい調整が可能な装具が開発されてきています(Prosthet Orthot Int 2005; 29(1): 105-11)。
軽症の患者さんに対して装具治療は有効でしょうか?
前述の「装具治療の有効性」を示した臨床試験は、コブ角が 25〜40°の 10〜15歳の患者さんを対象としたものでした。このため、コブ角が 25°以下の軽症の患者さんに対して装具治療を行うべきか否かはわかっていません。私個人の意見としては 20°でも、進行する可能性がある患者さんには使用した方がよいと考えています。
現在までに、このような軽症の患者さんに対する就寝時のみの装具治療が有効であるといった研究が報告されていますが、一つの施設で行われた経験症例のまとめであるため、その結論を導くには時期早々です(Orthop Traumatol Surg Res 2017; 103(2): 275-8)。また、前項でお話しした質の高い臨床研究では「6時間以下の装具治療は、行わない患者さんの集団と進行した患者さんの割合が変わらない」という結果が出ていますので(N Engl J Med 2013; 369: 1512-21)、「軽症の患者さんに対して一律に装具治療をすすめる」という根拠は乏しいと考えられます。
自然経過の項でお話ししたように、19度未満の患者さんでは進行する確率が 10〜12歳で 25%、13〜15 歳で10%、16歳で0%とほとんどの方は進行しないという結果が得られています(Lancet 2008; 371: 1527-37)。よって、軽症の方に治療介入を行うと、10〜12 歳の方は 4人に 3人が、13〜15人では10人中9人が本来行わなくてよい治療を受けなければならないとなってしまいます。
これは、医療経済的にも患者さんの負担を考えても、望ましいことではありません。このため現時点では、「経過観察」していく中で、③のような経過と予測された症例に対して早期に介入する、という手法が最善になっています。
現在までに、このような軽症の患者さんに対する就寝時のみの装具治療が有効であるといった研究が報告されていますが、一つの施設で行われた経験症例のまとめであるため、その結論を導くには時期早々です(Orthop Traumatol Surg Res 2017; 103(2): 275-8)。また、前項でお話しした質の高い臨床研究では「6時間以下の装具治療は、行わない患者さんの集団と進行した患者さんの割合が変わらない」という結果が出ていますので(N Engl J Med 2013; 369: 1512-21)、「軽症の患者さんに対して一律に装具治療をすすめる」という根拠は乏しいと考えられます。
自然経過の項でお話ししたように、19度未満の患者さんでは進行する確率が 10〜12歳で 25%、13〜15 歳で10%、16歳で0%とほとんどの方は進行しないという結果が得られています(Lancet 2008; 371: 1527-37)。よって、軽症の方に治療介入を行うと、10〜12 歳の方は 4人に 3人が、13〜15人では10人中9人が本来行わなくてよい治療を受けなければならないとなってしまいます。
これは、医療経済的にも患者さんの負担を考えても、望ましいことではありません。このため現時点では、「経過観察」していく中で、③のような経過と予測された症例に対して早期に介入する、という手法が最善になっています。
手術
手術療法に対する臨床試験
装具療法の項で、「治療の有効性」は、あくまで臨床研究(試験)によって証明されるものであり、「治療した集団A」と「治療されなかった集団B」を比較して、どちらの方が恩恵を受けた患者さんの割合が多かったのか証明する事が重要というお話をしました。
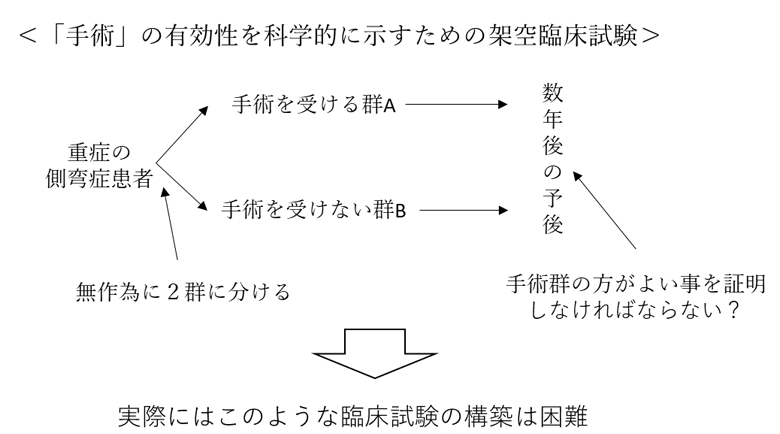
このような背景から、「手術療法の有効性」を示すためには「手術を受けた集団A」と「手術を受けなかった集団B」を無作為に割り付け(対象者がどちらの群に入るか予想できないようにする)、両群を比較し、「手術を受けた集団A」の方が「手術を受けなかった集団B」よりも、恩恵を受けた患者さんの割合が多かったデータを示す必要があります。
しかし実際、手術療法では装具治療や運動療法のように、「治療を受けた群」と「治療を受けなかった集団」を無作為化して割付し、比較した臨床研究はありません。それにもかかわらず、なぜ先生達は「手術療法」は効果が確立された治療であるというのでしょうか?
このような背景から、「手術療法の有効性」を示すためには「手術を受けた集団A」と「手術を受けなかった集団B」を無作為に割り付け(対象者がどちらの群に入るか予想できないようにする)、両群を比較し、「手術を受けた集団A」の方が「手術を受けなかった集団B」よりも、恩恵を受けた患者さんの割合が多かったデータを示す必要があります。
しかし実際、手術療法では装具治療や運動療法のように、「治療を受けた群」と「治療を受けなかった集団」を無作為化して割付し、比較した臨床研究はありません。それにもかかわらず、なぜ先生達は「手術療法」は効果が確立された治療であるというのでしょうか?
手術療法に対する効果の検証方法
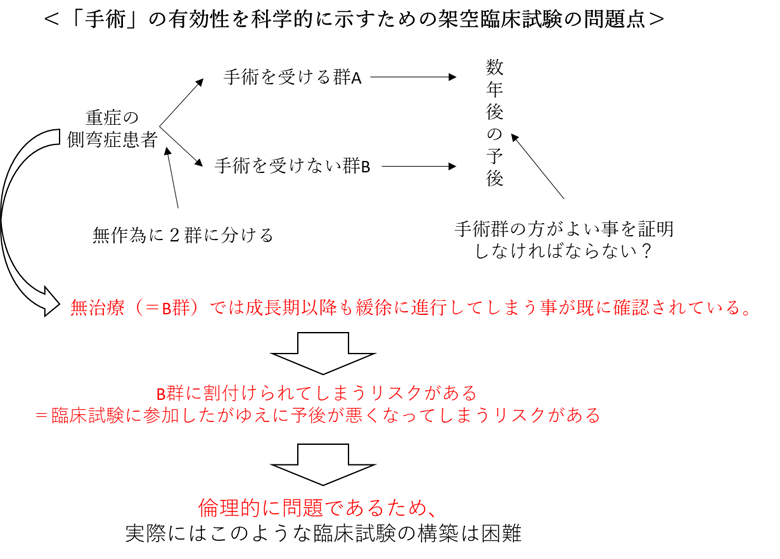
「手術療法」の臨床研究を行うにあたり、「治療を受けた群」と「治療を受けなかった群」に割り付け比較することのできない理由は、「手術療法」は最後の手段であり、その適応となるのは、既にコブ角が 40°を超えている進行された患者さんであるためです。
このように進行された患者さんは、成長期を終えた以降も緩徐に進行することが明らかになっています。さらに、側弯症が進行すると、背部痛(腰痛)や自己イメージの悪化(自分に対する自信が低下)、肺活量(息を吸ったり吐いたりする力)が低下し、運動時の息切れ、等の症状が出現しやすくなることが報告されています(JAMA 2003; 289: 559-67, Spine 1999; 2; 2592‒600)。
また、側弯症が極度に進行した状態で手術を行った場合には (70〜90°以上)、術後の合併症が生じやすくなってしまうことも報告されています(Spine 2014;39: 1471-8, Spine. 2008; 33: 519-26)。このため、手術適応と判断された患者さんが、仮に臨床試験で「手術をしない集団B」に割り付けられてしまうと、臨床研究に参加したがために(手術をしないがために)、前述のような症状や合併症をもたらしてしまう可能性が出てきます。そのような事は、倫理的に問題となるため、手術の有無によって分けることができないのです。
このように進行された患者さんは、成長期を終えた以降も緩徐に進行することが明らかになっています。さらに、側弯症が進行すると、背部痛(腰痛)や自己イメージの悪化(自分に対する自信が低下)、肺活量(息を吸ったり吐いたりする力)が低下し、運動時の息切れ、等の症状が出現しやすくなることが報告されています(JAMA 2003; 289: 559-67, Spine 1999; 2; 2592‒600)。
また、側弯症が極度に進行した状態で手術を行った場合には (70〜90°以上)、術後の合併症が生じやすくなってしまうことも報告されています(Spine 2014;39: 1471-8, Spine. 2008; 33: 519-26)。このため、手術適応と判断された患者さんが、仮に臨床試験で「手術をしない集団B」に割り付けられてしまうと、臨床研究に参加したがために(手術をしないがために)、前述のような症状や合併症をもたらしてしまう可能性が出てきます。そのような事は、倫理的に問題となるため、手術の有無によって分けることができないのです。
手術療法の有効性
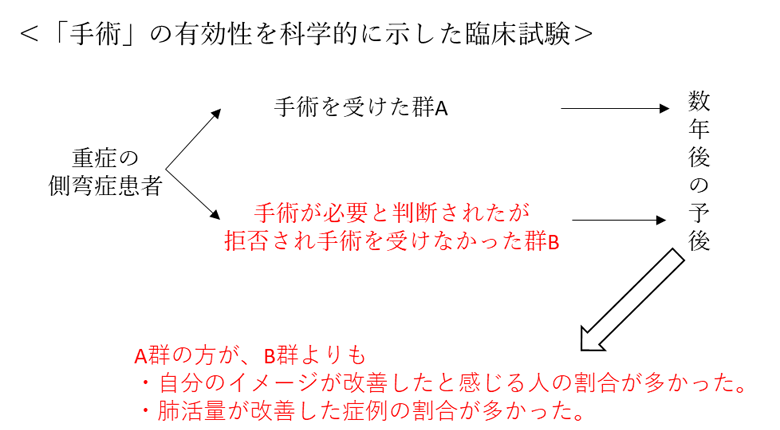
前述のような背景から、手術療法の有効性を検証するにあたっては、「手術が必要と判断されたが、手術を拒否された患者さんの集団B」と「手術を受けられた患者さんの集団A」を比較することが一般的です。
1995年に報告された研究によると、手術の一定期間後(平均5年間)における背部痛を有する患者さんの頻度は、「手術を受けられた集団A」で 35%であったのに対し、「手術を受けられなかった集団B」では 70%と有意に減少していることが報告されました(年齢を合わせた健常者では 7%)。また、「自分に自信が持てない(自己イメージが悪い)」と回答された患者さんの割合が、「非手術群B」で80%であったのに対し、手術によって(手術群Aでは)、50%以上の患者さんが自己イメージの改善を実感されていたことが報告されています(J Bone JointSurg 1995; 77: 513-23)。
手術前後での肺活量の推移を検討した研究では、側弯症患者さんの肺活量が、術後に改善されることが確認されています(Spine 2000; 25:82-90, Spine 2013;38: 1920-6)。
長期間経過後(術後21〜41年)の検討では、背部痛を有する患者さんの割合は年齢を合わせた健常者と差がなく、治療に伴う晩期的な有害事象(長期間経過した後に出現する副作用の事)も見られなかった事が報告されています(Spine2012; 37: 402-5)。装具治療でお話した質の高い臨床研究を行うことが難しい中、このような研究結果が少しずつ積み重なっていくことで、側弯症に対する手術の有効性が確立されてきました。
1995年に報告された研究によると、手術の一定期間後(平均5年間)における背部痛を有する患者さんの頻度は、「手術を受けられた集団A」で 35%であったのに対し、「手術を受けられなかった集団B」では 70%と有意に減少していることが報告されました(年齢を合わせた健常者では 7%)。また、「自分に自信が持てない(自己イメージが悪い)」と回答された患者さんの割合が、「非手術群B」で80%であったのに対し、手術によって(手術群Aでは)、50%以上の患者さんが自己イメージの改善を実感されていたことが報告されています(J Bone JointSurg 1995; 77: 513-23)。
手術前後での肺活量の推移を検討した研究では、側弯症患者さんの肺活量が、術後に改善されることが確認されています(Spine 2000; 25:82-90, Spine 2013;38: 1920-6)。
長期間経過後(術後21〜41年)の検討では、背部痛を有する患者さんの割合は年齢を合わせた健常者と差がなく、治療に伴う晩期的な有害事象(長期間経過した後に出現する副作用の事)も見られなかった事が報告されています(Spine2012; 37: 402-5)。装具治療でお話した質の高い臨床研究を行うことが難しい中、このような研究結果が少しずつ積み重なっていくことで、側弯症に対する手術の有効性が確立されてきました。
手術療法による恩恵と課題
これらの報告から、側弯症に対する手術療法の恩恵は何か?を考えた場合に、①機能の改善(=料理や掃除など「日常生活で困る」と感じることの頻度を減らすことができる)、②症状の改善と維持(=背部痛や労作時息切れ)、③見た目(自分のイメージ)の改善という三つの項目があげられます(J Bone Joint Surg 1995;77: 513-23)。
一方で、前述のような、「手術を受けられた集団A」と「手術を受けられなかった集団B」の比較は、術後の数年間(5年間程度)を比較したものです。①コブ角が 40〜50°以上になると成長期を過ぎても側弯症が緩徐に進行すること、②手術後によって側弯症に伴う前述の指標が改善すること、は明らかとなっていますが、仮に手術を受けなかった場合(「手術を受けられなかった集団B」の方々において)、成長期終了後数十年経った時点(40〜60歳の年齢になった後も)で、機能の障害や症状に悩まされているか否かはデータ(研究結果)がなく、わかっていません。また、仮に手術を受けられ、側弯症が改善したとしても「自己イメージが悪い」と感じられている方の比率は、健常者よりも多いことが報告されています(Spine 2012; 37: 402-5)
今後、これらのデータを蓄積していくことや、「自己イメージ」のさらなる改善といった課題が残されていると考えらえます。
一方で、前述のような、「手術を受けられた集団A」と「手術を受けられなかった集団B」の比較は、術後の数年間(5年間程度)を比較したものです。①コブ角が 40〜50°以上になると成長期を過ぎても側弯症が緩徐に進行すること、②手術後によって側弯症に伴う前述の指標が改善すること、は明らかとなっていますが、仮に手術を受けなかった場合(「手術を受けられなかった集団B」の方々において)、成長期終了後数十年経った時点(40〜60歳の年齢になった後も)で、機能の障害や症状に悩まされているか否かはデータ(研究結果)がなく、わかっていません。また、仮に手術を受けられ、側弯症が改善したとしても「自己イメージが悪い」と感じられている方の比率は、健常者よりも多いことが報告されています(Spine 2012; 37: 402-5)
今後、これらのデータを蓄積していくことや、「自己イメージ」のさらなる改善といった課題が残されていると考えらえます。

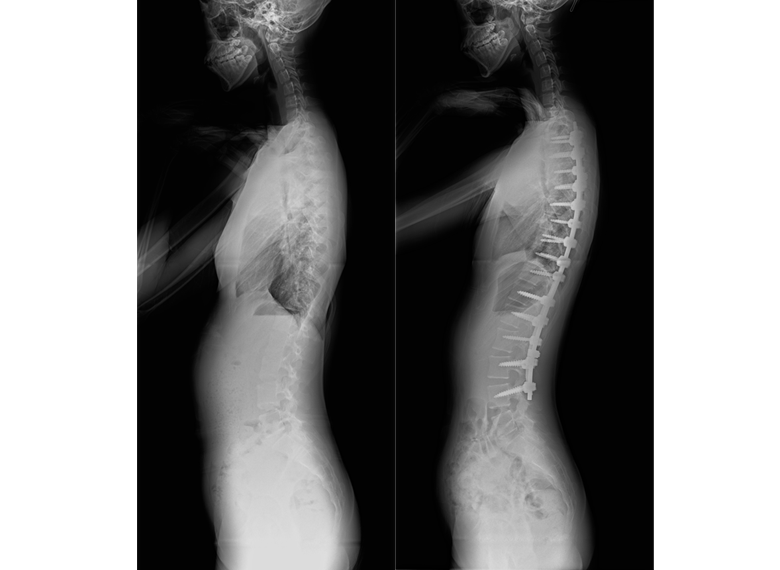
側弯症の手術方法
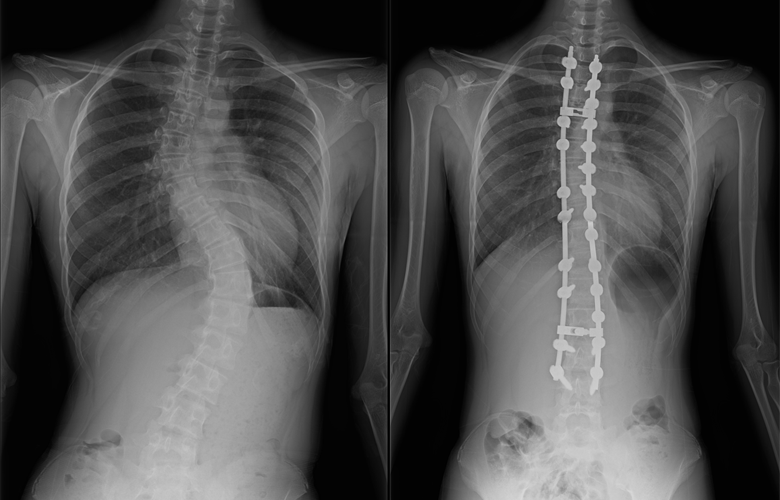
側弯症の手術方法は、後方矯正固定術(背中から手術する)、前方矯正固定術(お腹側から手術をする)に大別されますが、現在は後方矯正固定術という術式が主流となっています。
後方矯正固定術は、背中の正中部分(真ん中)を切開し、最も傾いている椎体から逆向きに最も傾いている椎体の間にかけて、背骨が見えるように背骨の周囲についている筋肉をはがします。
その後、それぞれの背骨の左右にスクリューを2本ずつ挿入し、それらをロッドと呼ばれるチタン合金やコバルトクロム合金のバーで連結することで側弯を矯正します。各椎体の間にある関節(椎間関節)に、局所の骨や人工骨を移植した後、出血をはじめとする合併症がないことを確認して、傷を閉じます。
術後は、痛みに合わせて2〜3日目から歩いてもらい、傷が塞がって大丈夫と判断された後に退院となります。一般的な入院期間は、10日〜2週間程度です。
側弯症手術にとってもっとも大事なことは、矯正された脊椎がその形で骨癒合することです。自分の骨を移植するのはこのためですが、骨癒合には術後数ヵ月の時間が必要です。よって術後には数ヵ月運動ができなくなります。その後は外来で経過観察しながら、徐々に運動を開始して頂きます。
後方矯正固定術は、背中の正中部分(真ん中)を切開し、最も傾いている椎体から逆向きに最も傾いている椎体の間にかけて、背骨が見えるように背骨の周囲についている筋肉をはがします。
その後、それぞれの背骨の左右にスクリューを2本ずつ挿入し、それらをロッドと呼ばれるチタン合金やコバルトクロム合金のバーで連結することで側弯を矯正します。各椎体の間にある関節(椎間関節)に、局所の骨や人工骨を移植した後、出血をはじめとする合併症がないことを確認して、傷を閉じます。
術後は、痛みに合わせて2〜3日目から歩いてもらい、傷が塞がって大丈夫と判断された後に退院となります。一般的な入院期間は、10日〜2週間程度です。
側弯症手術にとってもっとも大事なことは、矯正された脊椎がその形で骨癒合することです。自分の骨を移植するのはこのためですが、骨癒合には術後数ヵ月の時間が必要です。よって術後には数ヵ月運動ができなくなります。その後は外来で経過観察しながら、徐々に運動を開始して頂きます。
手術療法の合併症(1)
海外における手術を施行された側弯症患者さん 6,334 人を対象とした調査では、約5.1%の患者さん(20人に 1人位)で、後方矯正固定術後に何らかの合併症が出現していたことが報告されています。その内容を見ると、内訳として、創部の感染が最も多く(1.35%, 75人に1人)、その他に肺炎、胸水貯留などの呼吸器関連合併症(0.96%, 100人に1人)、矯正装具に伴うトラブル(0.64%, 156人に1人)、等があげられました(Spine 2006; 31: 315-9)。
神経関連の合併症は、0.32% (312人に1人) で認められ、患者さんやご家族が最も気にされる脊髄損傷(全て不全損傷)の頻度は 0.21% (476人に1人) でした。これらの脊髄損傷は、ほとんどの方(78%)は一定期間後に完全に回復されましたが、2例 (4,369例中) の方で後遺症が認められています (0.05%, 2000人に1人)(Spine 2006; 31: 315-9)。
本調査は、約15年前(2001〜2003年)に行われたものですが、現在では後遺症を伴う脊髄損傷が起きないよう、手術中に脊髄機能のモニタリングを行うなど(頭から電気信号を送り、足でちゃんと拾えるかを確認しながら手術を行う)、細心の注意が払われるようになってきています。よって当時よりも、神経関連の合併症の頻度は低下していることが想像されます。(それを裏付ける臨床研究の結果はありません。)
神経関連の合併症は、0.32% (312人に1人) で認められ、患者さんやご家族が最も気にされる脊髄損傷(全て不全損傷)の頻度は 0.21% (476人に1人) でした。これらの脊髄損傷は、ほとんどの方(78%)は一定期間後に完全に回復されましたが、2例 (4,369例中) の方で後遺症が認められています (0.05%, 2000人に1人)(Spine 2006; 31: 315-9)。
本調査は、約15年前(2001〜2003年)に行われたものですが、現在では後遺症を伴う脊髄損傷が起きないよう、手術中に脊髄機能のモニタリングを行うなど(頭から電気信号を送り、足でちゃんと拾えるかを確認しながら手術を行う)、細心の注意が払われるようになってきています。よって当時よりも、神経関連の合併症の頻度は低下していることが想像されます。(それを裏付ける臨床研究の結果はありません。)
手術療法の合併症(2)
前述のように麻痺を伴う神経関連の合併症の頻度は、2001〜2003年当時で0.05%であり、脊髄機能モニタリングが行われるようになった現在ではさらに低下している事が期待され、極めて稀な合併症となってきています。
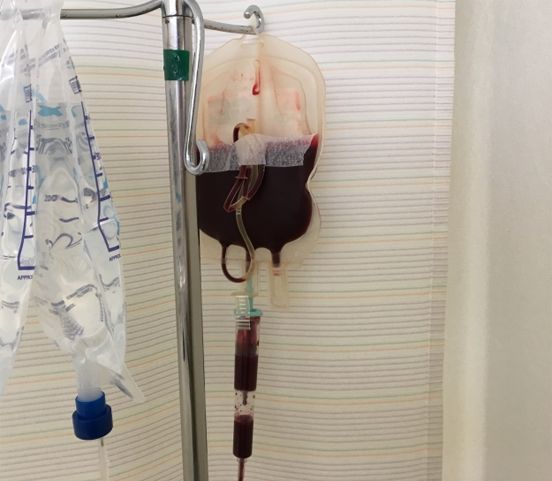
他に、手術療法の合併症として最も注意しなければならないのは、①出血と②感染です。
出血に対応するため、手術が決定した際には、患者さんには外来に数回来て頂き、自己血を採り、手術に向けて保存しておきます。また、手術中も創部から出た血を集め、きれいにして返す自己血回収を行います。出血に際しては、このような自己血を使用することで、なるべく輸血をしないよう工夫されています。
また、感染予防のために適切な抗生物質を投与する他、手術で使用する器具をはじめ丁寧な滅菌を心がけます。このように万全な準備をすることで、少しでも合併症を少なくするよう努力しています。
他に、手術療法の合併症として最も注意しなければならないのは、①出血と②感染です。
出血に対応するため、手術が決定した際には、患者さんには外来に数回来て頂き、自己血を採り、手術に向けて保存しておきます。また、手術中も創部から出た血を集め、きれいにして返す自己血回収を行います。出血に際しては、このような自己血を使用することで、なるべく輸血をしないよう工夫されています。
また、感染予防のために適切な抗生物質を投与する他、手術で使用する器具をはじめ丁寧な滅菌を心がけます。このように万全な準備をすることで、少しでも合併症を少なくするよう努力しています。
手術を受けると背中が動かなくなるのでは?とご心配の方へ
手術によって、背骨が固定されると、おじぎができなくなるのではないか?とご心配される方も多くおられます。
手術の適応になるような進行された側弯症の患者さんは、各椎体の間にある関節(椎間関節)が歪んでいることが多く、ほとんどの場合、背骨の前後左右への動きは制限されています。このため、手術によって背骨が固定されても、背骨の動きへの影響は少なく、一般的には術前にできていた動作は術後も同様に実施可能です。
しかし、手術によって背骨が固定されると、前後左右への動きは制限されるようになるのは事実です。このため手術後、おじぎをする際の動きは、股関節が主体となり、この部分の柔軟性が大事になります。
手術の適応になるような進行された側弯症の患者さんは、各椎体の間にある関節(椎間関節)が歪んでいることが多く、ほとんどの場合、背骨の前後左右への動きは制限されています。このため、手術によって背骨が固定されても、背骨の動きへの影響は少なく、一般的には術前にできていた動作は術後も同様に実施可能です。
しかし、手術によって背骨が固定されると、前後左右への動きは制限されるようになるのは事実です。このため手術後、おじぎをする際の動きは、股関節が主体となり、この部分の柔軟性が大事になります。

手術を受けるにあたって
基本的に手術の適応は、「経過」や「コブ角」で決まってきますので、ある病院で「手術の適応」とされた方が他では「手術は不要」と判断されることは少ないと思います。前述のように、手術症例数の豊富な施設であれば、一定の成績も担保されます。
症状がなく、「側弯症」をそれまであまり気にしていない方でも、「手術」という文字が提示された途端に急に慌てられ、大きな不安を抱えられる方も多いと思います。そのような中で、後述する民間療法の情報を目にすると、一度は試したみたいと思われるお気持ちもよくわかります。
手術を受ける施設を選択される際には、ご自身の不安や聞きづらい点を打ち明けることができる先生との出会いも重要になるかと思います。
症状がなく、「側弯症」をそれまであまり気にしていない方でも、「手術」という文字が提示された途端に急に慌てられ、大きな不安を抱えられる方も多いと思います。そのような中で、後述する民間療法の情報を目にすると、一度は試したみたいと思われるお気持ちもよくわかります。
手術を受ける施設を選択される際には、ご自身の不安や聞きづらい点を打ち明けることができる先生との出会いも重要になるかと思います。

脊柱側弯症の手術
脊柱側弯症の治療はまず装具による保存療法です。
しかし進行した場合や、今後全身状態の悪化が見込まれる場合には手術療法を行います。
しかし進行した場合や、今後全身状態の悪化が見込まれる場合には手術療法を行います。
特発性側弯症
基礎疾患のない側弯症で、思春期の女児に多く、日本人での発生率は2~3%とされる。進行するリスクが高い症例ではまず装具治療を行う。ある程度以上に進行すると骨成熟後も悪化するため、手術が必要になる。
麻痺性側弯症
脳性麻痺、脊髄性筋萎縮症など麻痺性疾患に伴う側弯症。高度に進行すると胸郭変形による拘束性換気障害と椎体による気管への圧排による閉塞性換気障害をきたす。
症候性側弯症
症候群や染色体異常に伴う側弯症。幼児期に発症するものは進行が早い傾向にある。
先天性側弯症
先天的脊椎奇形がある側弯症で、半椎症では 5 歳前後での手術が必要になることがある。
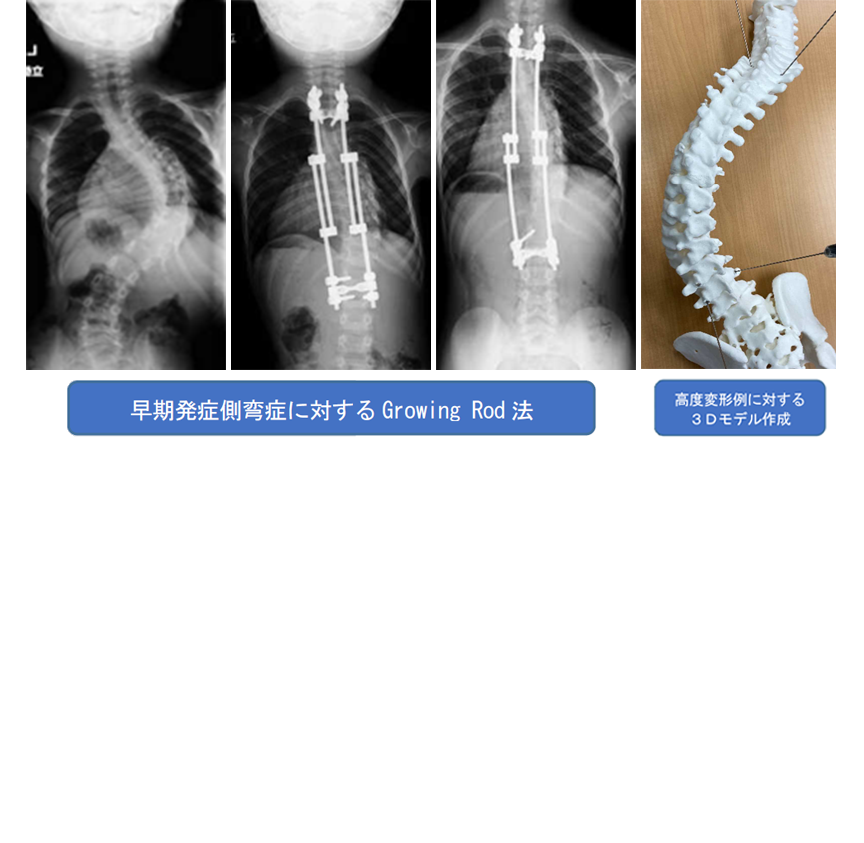
早期発症側弯症
10歳未満に発症する側弯症の総称。8歳未満での進行は胸郭形成不全を合併し生命予後に関わるため骨成熟まで複数回の手術が必要になる。